Angaben zur Quelle [Bearbeiten]
| Autor | Petra Helga Wohlfart |
| Titel | PET/CT zum Staging und Restaging bei Patienten mit malignem Melanom |
| Ort | Ulm |
| Jahr | 2006 |
| Anmerkung | Dissertation zur Erlangung des Doktorgrades der Medizin der Medizinischen Fakultät der Universität Ulm |
| URL | http://vts.uni-ulm.de/docs/2007/5914/vts_5914_7913.pdf |
Literaturverz. |
nein |
| Fußnoten | nein |
| Fragmente | 9 |
| [1.] Vm/Fragment 011 01 - Diskussion Zuletzt bearbeitet: 2015-09-06 23:38:40 Hindemith | Fragment, Gesichtet, SMWFragment, Schutzlevel sysop, Verschleierung, Vm, Wohlfart 2006 |
|
|
| Untersuchte Arbeit: Seite: 11, Zeilen: 1ff (komplett) |
Quelle: Wohlfart 2006 Seite(n): 7, 8, 9, Zeilen: 7: 1ff; 8: 1-4; 9: 1-9 |
|---|---|
| 1. Einleitung
1.1 . Malignes Melanom 1.1.1. Definition Das maligne Melanom ist eine Neoplasie, mit möglicher lymphogener und hämatogener Metastasierung, die vom melanozytären Zellsystem bzw. neuroektodermalen Gewebe ausgeht und sich überwiegend an der Haut manifestiert. Selten kommt das maligne Melanom auch am Auge (Uvea und Retina), an den Meningen oder an Schleimhäuten verschiedener Lokalisationen vor (Vagina, Darmmukosa, Präputium, Nasenschleimhaut). Das Melanom ist meist stark pigmentiert. Die Pigmentierung kann von schwarz über blau, braun, grau, pink, rot und weiß variieren. Wenige Melanome produzieren keine Pigmente, wie das sogenannte amelanotische Melanom (Koch SE et al. 2000). Die klinische Einteilung von Melanom-Subtypen beinhaltet Aussehen, Oberflächenbeschaffenheit, Farbe, Form und Größe. 1.1.2. Pathogenese / Ätiologie Zum Verständnis der Pathogenese wird im Folgenden ein kurzer Blick auf die molekulare Ebene von Melanozyten geworfen. Melanozyten wachsen in keinem Zellverband und bilden auch keine Interzellularbrücken, sogenannten Desmosomen. Sie segregieren nach einer Zellteilung, das heißt die homologen Chromosomen trennen sich in der Meiose und verteilen sich auf die Gameten. Somit haben die Melanomzellen, durch Transformation aus Melanozyten entstanden, die Möglichkeit, sehr schnell in die Lymphgefäße des oberen Koriums einzubrechen. Dieser Pathomechanismus erklärt die rasche Frühmetastasierung beim MM. |
1. EINLEITUNG
[...] 1.1 Malignes Melanom Das maligne Melanom ist eine Neoplasie, die vom melanozytären Zellsystem (= neuroektodermales Gewebe) ausgeht und sich überwiegend an der Haut manifestiert. Selten kommt das maligne Melanom auch am Auge (Uvea und Retina), an den Meningen oder an Schleimhäuten verschiedener Lokalisation vor (z.B. [Seite 8] Vagina, Darmmukosa, Präputium). Das Melanom ist meist stark pigmentiert. Seine Pigmentierung kann von schwarz über blau, braun, pink und weiß variieren. Wenige Melanome produzieren keine oder nur wenig pigmentierte Stellen, wie das AMM (= akrolentiginöses Melanom) [91]. [...] Die klinische Einteilung von Melanom- Subtypen beinhaltet das Aussehen, die Oberflächenbeschaffenheit, Farbe, Form und Größe. [Seite 9] 1.2 Pathogenese / Ätiologie des malignen Melanoms Zum Verständnis der Pathogenese wird im Folgenden ein kurzer Blick auf die molekulare Ebene von Melanozyten geworfen. Melanozyten wachsen in keinem Zellverband und bilden auch keine Interzellularbrücken, sogenannte Desmosomen. Sie segregieren nach einer Zellteilung, das heißt die homologen Chromosomen trennen sich in der Meiose und verteilen sich auf die Gameten. Somit haben die Melanomzellen, durch Transformation aus Melanozyten entstanden, die Möglichkeit, sehr schnell in die Lymphgefäße des oberen Koriums einzubrechen. Dieser Pathomechanismus erklärt die rasche Frühmetastasierung beim MM. [91] Koch SE, Lange JR: Amelanotic melanoma: the great masquerader. J Am Acad Dermatol 42: 731-734 (2000) |
Ein Verweis auf die Quelle fehlt. |
|
| [2.] Vm/Fragment 012 01 - Diskussion Zuletzt bearbeitet: 2015-11-08 15:35:53 WiseWoman | Fragment, Gesichtet, SMWFragment, Schutzlevel sysop, Verschleierung, Vm, Wohlfart 2006 |
|
|
| Untersuchte Arbeit: Seite: 12, Zeilen: 1ff (komplett) |
Quelle: Wohlfart 2006 Seite(n): 9, 10, Zeilen: 9: 10ff, 10: 4ff |
|---|---|
| Die Entstehung eines malignen Melanoms kann sich spontan auf völlig normaler Haut oder auf dem Boden eines Nävuszellnävus (nävogenes MM) abspielen. Als Hauptrisikofaktoren gelten das Vorhandensein von > 5 atypischen Naevi sowie das Vorkommen aktinischer Lentigines und ein lichtempfindlicher Hauttyp (Typ I+II), (Garbe C et al. 1994).
In der Kindheit und im Adoleszenzalter sind melanozytäre Nävi nach häufiger und intensiver intermittierender Sonnenstrahlung mit fördernden Sonnenbränden als Indikator assoziiert (Garbe C et al. 1994). Die unterschiedlichen genetisch bedingten Hauttypen haben ebenso einen wichtigen Einfluss in der Ätiologie des Melanoms. Die lichtempfindliche Haut der Typen I und II reagiert schneller und intensiver auf Sonneneinstrahlung als die Haut von Individuen mit dunklem Hauttyp (Garbe C et al. 1994, Holly EA et al. 1995, Marghoob AA et al. 1995). Darüber hinaus gibt es ein familiär gehäuftes Auftreten von malignen Melanomen. Das FAMMM-Syndrom (familial atypical multiple mole melanoma syndrome), als besonderes Krankheitsbild kann in seiner klinischen Penetranz sehr variabel sein und ist mit einem stark erhöhten Risiko, an einem Melanom zu erkranken, verbunden (Czajkowski R et al. 2004). Das Syndrom geht auch vermehrt mit anderen systemischen Karzinomen wie Pankreas-Karzinom, Lungen-Karzinom oder Larynx-Karzinom einher (Lynch HT et al. 1981). Neben vielen polygenen Erbfaktoren spielen auch exogene Einflüsse eine sehr wichtige Rolle. Wichtigster Risikofaktor ist die UV-Lichtexposition, besonders im Kindesalter. Eine Studie zeigte, dass eine Vermeidung der Sonne in den frühen Jahren zu einem erheblich geringeren Melanomrisiko führt (Autier P et al. 1998). Somit kommt der UV-Strahlung als akut-intermittierender Exposition bei der Melanomentstehung ein bedeutenderer Einfluss zu als der chronisch-kumulativen Exposition (Berking C et al. 2005). Die Haarfarbe eines Individuums als Risikofaktor wird kontrovers diskutiert. Hier spielt der Rezeptor Melanocortin-1 eine wichtige Rolle. Autier P, Dore JF. Influence of the sun exposures during childhood and during adulthood on melanoma risk. Int J Cancer 77: 533-537, 1998 Berking C. Bedeutung von ultravioletter Strahlung beim malignen Melanom. Hautarzt 56: 687-696, 2005 Czajkowski R, Placek W, Drewa G, Czajkowska A, Uchanska G. FAMMM syndrome: pathogenesis und management. Dermatol Surg 30: 291-296, 2004 Garbe C, Buttner P, Weiss J, Soyer HP, Stocker U, Kruger S, Roser M, Weckbecker J, Panizzon R, Bahmer F. Risk factors for developing cutaneous melanoma and criteria for identifying persons at risk: multicenter case-control study of the Central Malignant Melanoma Registry of the German Dermatological Society. J Invest Dermatol 102: 695-705, 1994 Holly EA, Aston DA, Cress RD, Ahn DK, Kristiansen JJ. Cutaneous melanoma in women. II. Phenotypic characteristics and other host-related factors. Am J Epidemiol 141: 934-942, 1995 Lynch HT, Fusaro RM, Pester J, Oosterhuis JA, Went LN, Rumke P, Neering H, Lynch JF. Tumor spectrum in the FAMMM syndrome. Br J Cancer 44: 553-560, 1981 Marghoob AA, Slade J, Salopek TG, Kopf AW, Bart RS, Rigel DS. Basal cell and squamous cell carcinomas are important risk factors for cutaneous malignant melanoma. Screening implications. Cancer 75: 707-714, 1995 |
Die Entstehung eines malignen Melanoms kann sich ganz spontan auf völlig normaler Haut oder auf dem Boden eines Nävuszellnävus (nävogenes MM) abspielen. Als Hauptrisikofaktoren gelten das Vorhandensein von > 50 der gewöhnlichen melanozytären Nävi oder > 5 der atypische Nävis, sowie das Vorkommen aktinischer Lentigines und ein lichtsensitiver Hauttyp (Typ I+II) [52].
Melanozytäre Nävi sind in der Kindheit und im Adoleszenzalter mit häufiger und intensiver intermittierender Sonnenstrahlung (Sonnenbrände dienen als Indikator) assoziiert [53]. Ebenso haben die unterschiedlichen genetisch bedingten Hauttypen in der Ätiologie des MM einen wichtigen Einfluss. Die lichtempfindlichere Haut (Hauttyp I und II) reagiert schneller und vor allem intensiver auf Sonnenstrahlung als die Haut von Individuen mit dunklem Hauttyp [52, 79, 104]. Darüber hinaus gibt es ein familiär gehäuftes Auftreten von MM. Ein besonderes Krankheitsbild, das FAMMM- Syndrom (= familial atypical multiple mole melanoma syndrome), das in seiner klinischen Penetranz sehr variabel sein kann, ist mit einem stark erhöhten Risiko, an einem Melanom zu erkranken, verbunden [34]. Dieses Syndrom geht auch vermehrt mit anderen systemischen Karzinomen wie Pankreas- CA, Lungen- CA oder Larynx- CA einher [102]. Die Haarfarbe eines Individum [sic] als Risikofaktor wird kontrovers diskutiert. Eine wichtige Rolle spielt der Melanocortin1- Rezeptor. [...] [Seite 10] [...] Neben den polygenen Erbfaktoren spielen auch exogene Einflüsse eine zentrale Rolle. Wichtigster Risikofaktor ist die UV- Lichtexposition, besonders im Kindesalter. Eine Studie zeigte, dass eine Vermeidung der Sonne in frühen Jahren zu einem erheblich geringeren Melanom- Risiko führt [7]. Dazu kommt, dass die ultraviolette Strahlung (UV) als akut- intermittierende Exposition einen bedeutenderen Einfluss als die chronisch- kumulative Exposition bei der Melanomentstehung hat [16]. [7] Autier P, Dore JF: Influence of sun exposures during childhood and during adulthood on melanoma risk. Int J Cancer 77: 533-537 (1998) [16] Berking C: The role of ultraviolet irradiation in malignant melanoma. Hautarzt 56: 687-696 (2005) [34] Czajkowski R, Placek W, Drewa G, Czajkowska A, Uchanska G: FAMMM syndrome: pathogenesis and management. Dermatol Surg 30: 291-296 (2004) [52] Garbe C, Buttner P, Weiss J, Soyer HP, Stocker U, Kruger S, Roser M, Weckbecker J, Panizzon R, Bahmer F: Risk factors for developing cutaneous melanoma and criteria for identifying persons at risk: multicenter case-control study of the Central Malignant Melanoma Registry of the German Dermatological Society. J Invest Dermatol 102: 695-699 (1994) [53] Garbe C, Buttner P, Weiss J, Soyer HP, Stocker U, Kruger S, Roser M, Weckbecker J, Panizzon R, Bahmer F: Associated factors in the prevalence of more than 50 common melanocytic nevi, atypical melanocytic nevi, and actinic lentigines: multicenter case-control study of the Central Malignant Melanoma Registry of the German Dermatological Society. J Invest Dermatol 102: 700-705 (1994) [79] Holly EA, Aston DA, Cress RD, Ahn DK, Kristiansen JJ: Cutaneous melanoma in women. II. Phenotypic characteristics and other host-related factors. Am J Epidemiol 141: 934-942 (1995) [102] Lynch HT, Fusaro RM, Pester J, Oosterhuis JA, Went LN, Rumke P, Neering H, Lynch JF: Tumour spectrum in the FAMMM syndrome. Br J Cancer 44: 553-560 (1981) [104] Marghoob AA, Slade J, Salopek TG, Kopf AW, Bart RS, Rigel DS: Basal cell and squamous cell carcinomas are important risk factors for cutaneous malignant melanoma. Screening implications. Cancer 75: 707-714 (1995) |
Ein Verweis auf die Quelle fehlt. Auch alle Literaturverweise stammen aus der Quelle. Man beachte auch wie die zwei Publikationen von Garbe et al. (1994) in Vm in eine Publikation zusammengefasst werden. Bei der Quelle Berking (2005) gibt es keine Koautoren. Insofern ist die Angabe "(Berking C et al. 2005)" in der untersuchten Arbeit falsch. Die Titel von Berking wird bei Vm korrekt wiedergegeben (auf Deutsch), aber Czajkowski et al. wird leicht eingedeutscht. |
|
| [3.] Vm/Fragment 013 01 - Diskussion Zuletzt bearbeitet: 2015-10-01 21:26:53 Hindemith | Fragment, Gesichtet, SMWFragment, Schutzlevel sysop, Verschleierung, Vm, Wohlfart 2006 |
|
|
| Untersuchte Arbeit: Seite: 13, Zeilen: 1-12 |
Quelle: Wohlfart 2006 Seite(n): 9, 10, Zeilen: 9: 29ff; 10: 1-3 |
|---|---|
| [Er ist mit roten] bzw. blonden Haaren und heller Haut assoziiert, somit besitzen diese Personen eine erhöhte Sensitivität gegenüber Sonnenlicht und entwickeln häufiger ein malignes Melanom (Rees JL et al. 2000), (Box NF et al. 2001).
Personen mit hellbraunen, blonden oder roten Haaren hatten ein 1,49-, 1,84- und 2,38-faches Risiko, ein MM zu bekommen im Vergleich zu Personen mit dunkler Haarfarbe. Individuen mit blauen Augen hatten ein 1,55-fach höheres Risiko als Individuen mit brauner Augenfarbe (Bliss JM et al. 1995). Andere Studien beschreiben die Haarfarbe als keinen oder nur sehr geringen Risikofaktor für das Entstehen des Melanoms (Kaskel P et al. 2001, Loria D et al. 2001). |
Er ist mit roten bzw. blonden Haaren und heller Haut assoziiert. Diese Personen besitzen eine erhöhte Sensitivität gegenüber Sonnenlicht und entwickeln häufiger MM [123, 20].
Personen mit hellbraunen, blonden oder roten Haaren hatten ein 1.49-, 1.84- und 2.38- faches Risiko im Vergleich zu Personen mit dunkler Haarfarbe, ein MM zu entwickeln. Individuen mit blauen Augen hatten ein 1.55- fach erhöhtes Risiko als [Seite 10] Individuen mit brauner Augenfarbe [18]. Andere Studien beschrieben die Haarfarbe als keinen oder nur sehr geringen Risikofaktor für das Entstehen eines Melanoms [86, 98]. [18] Bliss JM, Ford D, Swerdlow AJ, Armstrong BK, Cristofolini M, Elwood JM, Green A, Holly EA, Mack T, MacKie RM: Risk of cutaneous melanoma associated with pigmentation characteristics and freckling: systematic overview of 10 case-control studies. The International Melanoma Analysis Group (IMAGE). Int J Cancer 62: 367-376 (1995) [20] Box NF, Duffy DL, Irving RE, Russell A, Chen W, Griffyths LR, Parsons PG, Green AC, Sturm RA: Melanocortin-1 receptor genotype is a risk factor for basal and squamous cell carcinoma. J Invest Dermatol 116: 224-229 (2001) [86] Kaskel P, Sander S, Kron M, Kind P, Peter RU, Krahn G: Outdoor activities in childhood: a protective factor for cutaneous melanoma? Results of a case-control study in 271 matched pairs. Br J Dermatol 145: 602-609 (2001) [98] Loria D, Matos E: Risk factors for cutaneous melanoma: a case-control study in Argentina. Int J Dermatol 40: 108-114 (2001) [123] Rees JL: The melanocortin 1 receptor (MC1R): more than just red hair. Pigment Cell Res 13: 135-140 (2000) |
Ein Verweis auf die Quelle fehlt. Auch alle Literaturverweise stammen aus der Quelle. |
|
| [4.] Vm/Fragment 016 00 - Diskussion Zuletzt bearbeitet: 2015-11-17 21:18:16 WiseWoman | Fragment, Gesichtet, KomplettPlagiat, SMWFragment, Schutzlevel sysop, Vm, Wohlfart 2006 |
|
|
Die Quelle ist nicht genannt. |
|
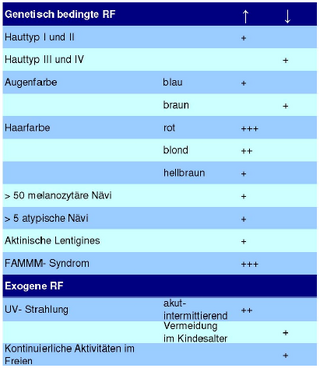
| [5.] Vm/Fragment 023 01 - Diskussion Zuletzt bearbeitet: 2015-11-17 21:27:50 WiseWoman | Fragment, Gesichtet, SMWFragment, Schutzlevel sysop, Verschleierung, Vm, Wohlfart 2006 |
|
|
Die Tabelle wurde via copy-paste aus der Quelle übernommen, die Quelle ist aber nicht genannt. Man beachte, in der vierten Zeile der zweiten Tabelle findet man ein "*", die dazu passende Anmerkung fehlt aber in der untersuchten Arbeit. |
|
| [6.] Vm/Fragment 024 00 - Diskussion Zuletzt bearbeitet: 2015-11-17 21:42:38 WiseWoman | Fragment, Gesichtet, KomplettPlagiat, SMWFragment, Schutzlevel sysop, Vm, Wohlfart 2006 |
|
|
Ein Verweis auf die Quelle fehlt. Offenbar wurde die Tabelle via copy-paste übernommen. Man beachte, dass der Literaturverweis "[69]" in der untersuchten Arbeit wenig Sinn macht, da die Einträge im Literaturverzeichnis dort nicht numeriert sind. |
|
| [7.] Vm/Fragment 030 19 - Diskussion Zuletzt bearbeitet: 2015-11-17 21:45:06 WiseWoman | Fragment, Gesichtet, SMWFragment, Schutzlevel sysop, Verschleierung, Vm, Wohlfart 2006 |
|
|
Ein Verweis auf die Quelle fehlt. |
|
| [8.] Vm/Fragment 045 15 - Diskussion Zuletzt bearbeitet: 2015-11-17 21:51:40 WiseWoman | Fragment, Gesichtet, SMWFragment, Schutzlevel sysop, Verschleierung, Vm, Wohlfart 2006 |
|
|
Obwohl es sich hier offenbar um Empfehlungen der DDG zu verschiedenen Zeitpunkten handeln soll, sind die Tabellen identisch und identisch formatiert. |
|
| [9.] Vm/Fragment 055 01 - Diskussion Zuletzt bearbeitet: 2015-11-17 21:56:04 WiseWoman | Fragment, Gesichtet, KeinPlagiat, SMWFragment, Schutzlevel sysop, Vm, Wohlfart 2006 |
|
|
| Untersuchte Arbeit: Seite: 55, Zeilen: 1-9 |
Quelle: Wohlfart 2006 Seite(n): 26, Zeilen: 1ff |
|---|---|
| 2. Patienten und Methoden
2.1. Patienten Die vorliegende Studie basiert auf den Daten einer retrospektiven Untersuchung von 127 Patienten mit neu aufgetretenen oder bekannten sowie metastasierenden Melanomen, die im Zeitraum von 2000-2006 in der Klinik und Poliklinik für Dermatologie und Allergologie der Technischen Universität München aufgenommen, diagnostiziert und behandelt wurden. Es wurden 58 weibliche und 69 männliche Fälle eingeschlossen. Der Durchschnittsalter betrug 58,3 Jahre (26-86 Jahre). |
2. PATIENTEN, MATERIAL UND METHODEN
2.1 Patienten Die vorliegende Studie basiert auf den Daten einer retrospektiven Untersuchung von 127 Fällen von Melanom- Patienten und Patientinnen mit neu aufgetretenen oder bekannten Melanomen, die in dem Zeitraum von Februar 2002 bis Juli 2004 in der Abteilung Nuklearmedizin und Dermatologie der Universitätsklinik Ulm aufgenommen, diagnostiziert und behandelt wurden. [...] [...] Wir haben alle 127 Untersuchungen als Fälle dargestellt. In unserer Studie wurden 58 weibliche und 69 männliche Fälle mit eingeschlossen. |
Es erscheint sehr überraschend, dass in zwei offenbar vollständig unabhängigen Studien jeweils genau 58 weibliche und 69 männliche Fälle untersucht wurden. |
|